страница 1
ПРОФИЛАКТИКА ПРОФЕССИОНАЛЬНЫХ ЗАБОЛЕВАНИЙ РАБОТНИКОВ ЗДРАВООХРАНЕНИЯ
А.П. Астровко, О.М. Калечиц, Д.А. Климук, М.И. Дюсьмикеева
ППО ГУ «РНПЦ пульмонологии и фтизиатрии» М еждународная организация труда (МОТ) объявила 28 апреля Всемирным днем охраны труда с тем, чтобы привлечь внимание мировой общественности к масштабам проблемы, а также к тому, каким образом создание и продвижение культуры охраны труда может способствовать снижению ежегодной смертности на рабочем месте. еждународная организация труда (МОТ) объявила 28 апреля Всемирным днем охраны труда с тем, чтобы привлечь внимание мировой общественности к масштабам проблемы, а также к тому, каким образом создание и продвижение культуры охраны труда может способствовать снижению ежегодной смертности на рабочем месте.
Тема Всемирного дня охраны труда в 2013 году - «Профилактика профессиональных заболеваний».
В о всем мире профессиональные заболевания - главная причина смертности, связанной с производственной деятельностью. Несовершенство системы профилактики профессиональных заболеваний оказывает серьезное негативное влияние не только на работников и их семьи, но и на общество в целом. Речь идет о стоимости потерь из-за снижения производительности и роста нагрузки на систему социального обеспечения. Профилактика гораздо более эффективна и менее затратная, чем лечение или реабилитация. Все страны могут и должны предпринять конкретные шаги, чтобы расширить возможности профилактики профессиональных заболеваний. о всем мире профессиональные заболевания - главная причина смертности, связанной с производственной деятельностью. Несовершенство системы профилактики профессиональных заболеваний оказывает серьезное негативное влияние не только на работников и их семьи, но и на общество в целом. Речь идет о стоимости потерь из-за снижения производительности и роста нагрузки на систему социального обеспечения. Профилактика гораздо более эффективна и менее затратная, чем лечение или реабилитация. Все страны могут и должны предпринять конкретные шаги, чтобы расширить возможности профилактики профессиональных заболеваний.
Вместе с тем обстановка с условиями труда в республике остается напряженной. В условиях, не отвечающих гигиеническим нормативам, трудится более 30% работающих от общего числа. Наибольшая занятость в таких условиях отмечается в организациях г. Минска - 51% (при численности работников, занятых на рабочих местах с вредными и (или) опасными условиями труда, 65 657 человек), Брестской области - 35% (70289), Гомельской области - 33% (115228).

Комплексное воздействие неблагоприятных факторов производственной среды является причиной не только повышенных уровней общей заболеваемости, но и является основной причиной возникновения профессиональных заболеваний у работающих.
В 2012 году в Республике Беларусь зарегистрировано 97 случаев впервые выявленных хронических профессиональных заболеваний.
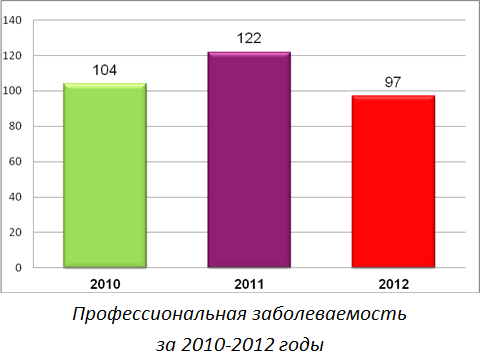
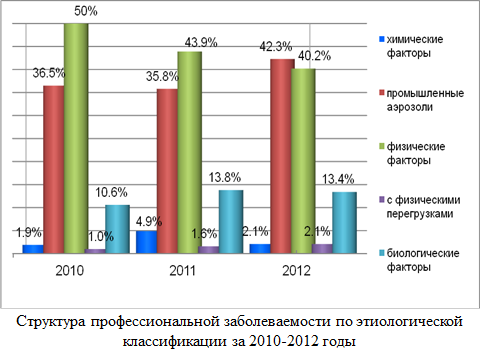
Анализ профессиональных заболеваний по этиологическим факторам показывает, что 42,3% заболеваний возникли от воздействия промышленных аэрозолей, 40,2% - по причине воздействия физических факторов, 13,4% - от биологических факторов, 2,1% - от химических факторов. В группе физических факторов основной причиной профессиональных заболеваний является шум (95%), в группе промышленных аэрозолей - кремнийсодержащая пыль (58,5%).
Современное развитие медицины, повышение технической оснащенности лечебных учреждений, внедрение более совершенных технологических процессов, современного оборудования, аппаратуры, инструментария, применение новых лекарственных средств и освоение новых методов диагностики и лечения поставили новые задачи по сохранению здоровья медиков и предупреждению их возможных заболеваний. Условия и характер труда разных категорий и профессиональных групп работников здравоохранения заслуживают пристального внимания в плане охраны их здоровья.
В силу специфики своей профессиональной деятельности, работники медицинских учреждения подвергаются воздействию различных неблагоприятных факторов производственной среды.
С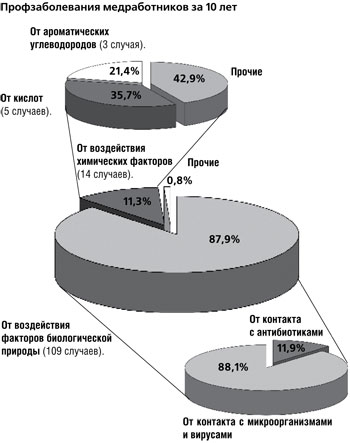 реди физических факторов одно из ведущих мест занимает ионизирующее излучение. Широкое распространение в медицине получили оборудование и приборы, генерирующие неионизирующие излучения, а также ультразвук, используемые в физиотерапии, хирургии, офтальмологии. реди физических факторов одно из ведущих мест занимает ионизирующее излучение. Широкое распространение в медицине получили оборудование и приборы, генерирующие неионизирующие излучения, а также ультразвук, используемые в физиотерапии, хирургии, офтальмологии.
Труд многих медиков связан с напряжением зрения, поэтому соблюдение требований по режиму и характеру освещения помещений и рабочих мест персонала является важным элементом рациональной организации труда и сохранения здоровья.
Отдельные виды труда медиков требуют вынужденной позы, частых наклонов и сгибания туловища, что вызывает нарушения опорно-двигательного аппарата и мышечно-скелетную недостаточность.
Контакт медиков с потенциально опасными химическими веществами: ингаляционные анестетики в воздухе операционных, реанимационных отделений, родовых залов, кабинетов хирургической стоматологии и др. Постоянный контакт с лекарственными веществами, среди которых нередко используются биологически высокоактивные медикаменты, обладающие не только сильным терапевтическим, но и побочным аллергенным и токсическим действием.
В ысокая производственная нагрузка, круглосуточный режим работы с обязательными дежурствами, ожидание осложнений в состоянии больных требуют высокой функциональной активности организма и могут быть классифицированы как ведущие патогенные профессиональные факторы. ысокая производственная нагрузка, круглосуточный режим работы с обязательными дежурствами, ожидание осложнений в состоянии больных требуют высокой функциональной активности организма и могут быть классифицированы как ведущие патогенные профессиональные факторы.
Большая психологическая нагрузка, связанная с ответственностью за здоровье, а порой и жизнь пациентов, общение с тяжелобольными, умирающими.
Реальной угрозой для здоровья персонала лечебно-профилактических учреждений являются инфекционные заболевания, непосредственный контакт с зараженными пациентами, их кровью и другими биологическими жидкостями. Инфекционные заболевания (туберкулез органов дыхания, туберкулез почек, вирусный гепатит В и С) занимают ведущее место в структуре хронических профессиональных заболеваний медработников.
Вышеприведенные данные являются убедительным свидетельством того, что медицинские работники относятся к группе высокого риска.
Профессиональные факторы в отрасли имеют в основном биологическую природу. Поэтому организационные и профилактические меры должны направляться, в первую очередь, на контроль за состоянием условий труда и здоровьем медперсонала, имеющего контакт с туберкулезной инфекцией. Руководителям организаций и самим сотрудникам следует продумать, как устранить или снизить риск на рабочем месте.
Туберкулез в Республике Беларусь в последние два десятилетия продолжает оставаться распространенным заболеванием, наносящим значительный ущерб здоровью населения и экономике страны. С 1991 по 2005 гг. уровень заболеваемости туберкулезом в республике увеличился на 65,4% (с 30,9 до 51,1 на 100 тыс. населения), а уровень смертности – в 2,8 раза (с 4,3 до 12,1 на 100 тыс. населения). С 2005 по 2010 гг. наметилась положительная динамика эпидемиологических показателей: уровень заболеваемости туберкулезом снизился на 13,9% (с 51,1 до 44,0 на 100 тыс. населения), уровень смертности – на 32,2% (с 12,1 до 8,2 на 100 тыс. населения). В 2011 году выявлено 4053 пациентов с туберкулезом, общий показатель заболеваемости стабилизировался и составил 42,8 на 100 тысяч населения.
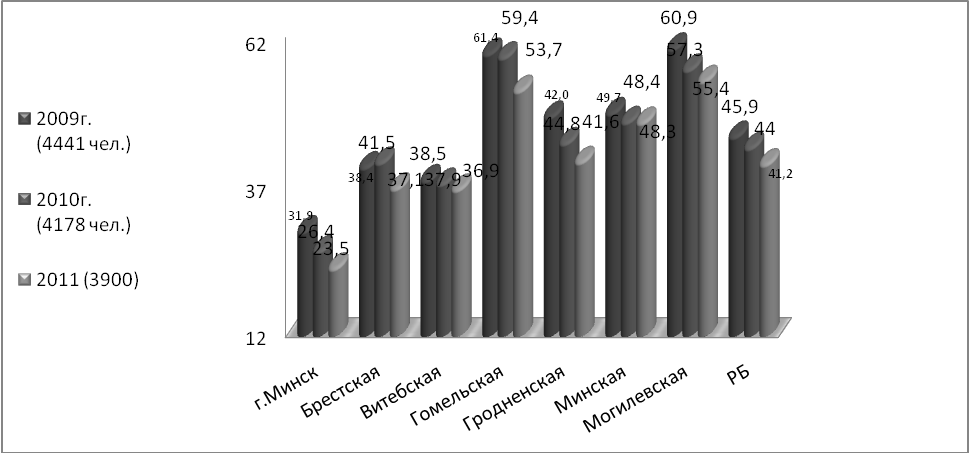
Заболеваемость всеми формами туберкулеза по областям РБ
(на 100 000) за 2009-2011 гг.
Смертность от туберкулеза снизилась на 7,8% и составила 7,7 на 100 тысяч населения.
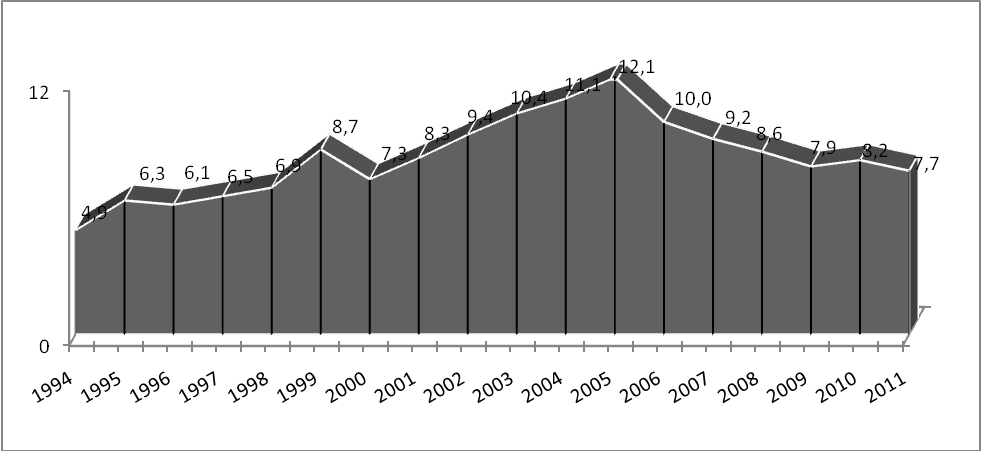
Динамика смертности от туберкулеза населения Республики Беларусь
(на 100 000) за 1994-2011 гг.
Современная эпидситуация по туберкулезу характеризуется распространением микобактерий туберкулеза с множественной лекарственной устойчивостью и широкой лекарственной устойчивостью, что снижает эффективность лечения и повышает смертность от этой инфекции. По данным проводимого в республике надзора была установлена неблагоприятная тенденция нарастания уровня лекарственно-устойчивого туберкулеза: среди вновь выявленных случаев бактериологически подтвержденного туберкулеза легких уровень множественно лекарственно-устойчивого туберкулеза вырос с 7,7% в 2002 г. до 25,7% в 2010 г., среди случаев повторного лечения – с 24,0% в 2002 г. до 60,2% в 2010 г.
За период с 2009 по 2011 годы регистрируется рост контингентов с туберкулезом органов дыхания с множественной лекарственной устойчивостью в республике с 29,2 до 35,7 на 100 тысяч населения.
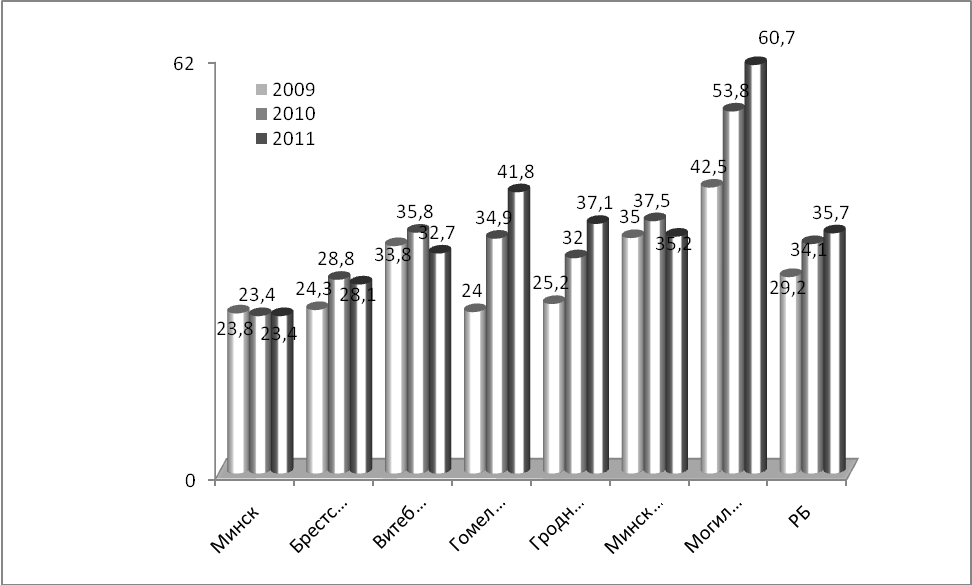
Контингенты пациентов с туберкулезом органов дыхания с множественной лекарственной устойчивостью
(на 100 000) по областям РБ за 2009 - 2011гг.
В последние годы все большее внимание обращается на случаи нозокомиальной трансмиссии возбудителя туберкулеза. Молекулярно-генетические исследования подтверждают многочисленные факты перекрестного заражения пациентов, находившихся на лечении в отделениях для лечения туберкулеза, в том числе и случаи заражения множественно лекарственно-устойчивым туберкулезом.
О внутрибольничном инфицировании микобактериями туберкулеза свидетельствуют заболеваемость туберкулезом медицинских работников организаций здравоохранения, в том числе противотуберкулезного профиля, контактирующих с пациентами, выделяющими микобактерии туберкулеза в окружающую среду, а также прочего медицинского и обслуживающего персонала, потенциально контактирующего с инфекционным аэрозолем. В Республике Беларусь ежегодно заболевают туберкулезом почти 100 медицинских работников различных организаций здравоохранения, в том числе около 20 человек, работающих в противотуберкулезных организациях.
Самые уязвимые жертвы туберкулеза — медсестры — 37,9%, врачи — 13,7%, фельдшера — 5,6%, лаборанты и санитарки — 6,5%.
Заражению чаще подвергаются те, у кого стаж работы до 5 лет — 39,5% случаев, 6–10 лет — 16,9%.
Поскольку в медицине трудятся в основном женщины, то на них и приходится 90,3% профзаболеваний.
В возрастной группе от 26 до 35 лет зафиксировано 32,2% случаев, от 36 до 45 лет — 23,4%, от 18 до 25 лет - 19,4%.
Заболеваемость медицинских работников всех отраслей здравоохранения подвержена значительным колебаниям, вместе с тем уровень заболеваемости медицинского персонала противотуберкулезных организаций республики несколько снизился: в 2010 году было выявлено 19 случаев туберкулеза в указанной группе, в 2011 году – 14.
Наблюдается снижение заболеваемости туберкулезом медицинских работников со 113 случаев в 2000 г. до 85 случаев в 2011 г., причем удельный вес медицинских работников противотуберкулезных организаций в общей структуре заболеваемости туберкулезом медицинских работников колеблется от 26,4% в 2004 г. до 16,4% в 2011 г. Основная масса медицинских работников, страдающих туберкулезом, выявляется в организациях общелечебной сети.
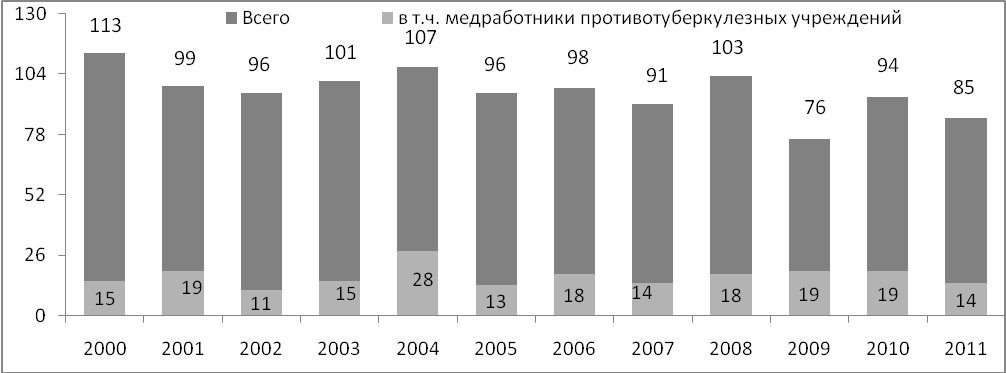
Заболеваемость туберкулезом медицинских работников в РБ
(абс. числа) в 2000-2011 гг.
Общая и профессиональная заболеваемость туберкулезом медицинских работников противотуберкулезных организаций в разрезе областей за 2011 г. оказалась наибольшей в Гомельской области (соответственно 6 и 3 случая), не наблюдалось случаев заболеваемости медицинских работников в Витебской и Могилевской областях. Единичные случаи заболевания туберкулезом медицинских работников отмечены в г. Минске (1 и 1 соответственно) и в Брестской области (2 и 1 соответственно).
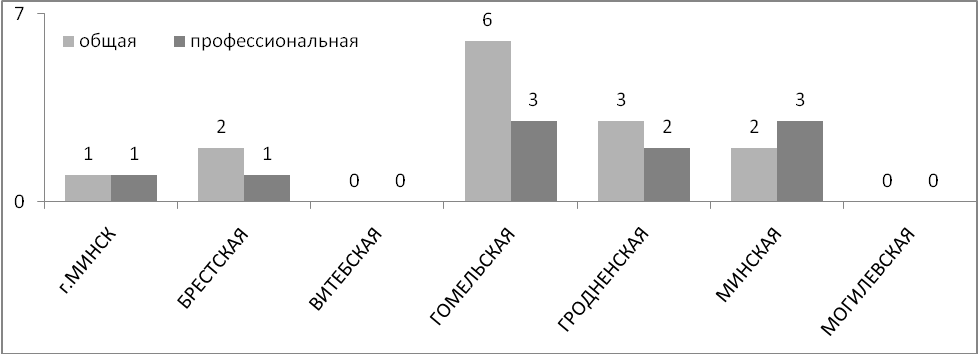
Общая и профессиональная заболеваемость туберкулезом медицинских работников противотуберкулезных организаций по областям
(абс. числа) в 2011 г.
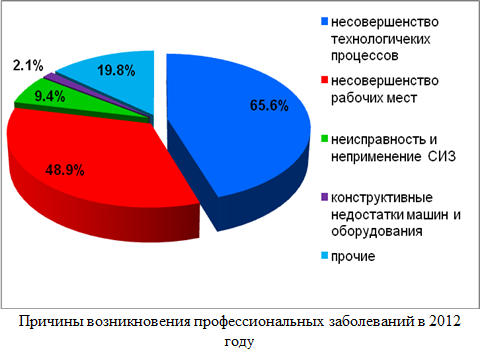
Состояние вредных факторов производственной среды на момент расследования профессиональных заболеваний свидетельствует, что основными причинами возникновения профессиональных заболеваний являлись: несовершенство технологических процессов (65,6% случаев), несовершенство рабочих мест (48,9%), неисправность и неприменение средств индивидуальной защиты (9,4%), конструктивные недостатки машин и оборудования (2,1%), прочие (19,8%).
Мировая практика выработала 4 ключевых шага снижения профессиональных рисков в организациях:
-
Устранить или свести к минимуму источники рисков еще до того, как они возникнут на рабочем месте. Выбрать безопасное оборудование и материалы.
-
Снизить уровень рисков с помощью эффективных технических мер коллективной защиты.
-
Разработать безопасные методы выполнения служебного долга для дальнейшего снижения рисков.
-
Предоставить работникам средства индивидуальной защиты, обеспечить надлежащее обслуживание этих средств. Их эффективность зависит от правильного выбора, подготовки медработников.
Предупреждение профессиональных инфекций включает, прежде всего, скрининг медработников перед приемом на работу на наличие заболеваний, медосмотры — плановый и при возникновении профессиональных инфекций. Ежегодное обследование группы высокого риска позволяет своевременно выявить потенциальные источники инфекции, предотвратить возможность профессиональных и перекрестных заражений.
В ГУ «РНПЦ пульмонологии и фтизиатрии» разработан рациональный алгоритм реализации инфекционного контроля, отражающий актуальные меры по предотвращению перекрестного инфицирования пациентов и охране здоровья медицинских работников противотуберкулезных организаций.
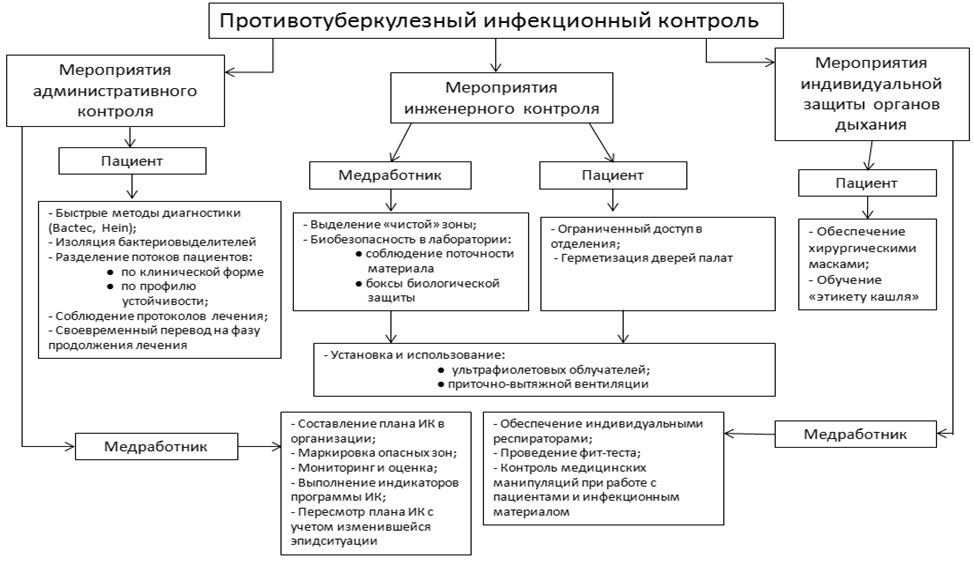
Алгоритм реализации инфекционного контроля для противотуберкулезных организаций Республики Беларусь
Алгоритм реализации инфекционного контроля для противотуберкулезных учреждений учитывает особенности планирования и осуществления мероприятий по всем группам инфекционного контроля в наиболее типичных условиях работы противотуберкулезной службы. Данный алгоритм включает выполнение трех обязательных компонентов.
Мероприятия административного контроля в отношении пациентов включают применение быстрых методов диагностики туберкулеза, своевременную изоляцию пациентов-бактериовыделителей, разделение потоков пациентов в стационаре согласно клинических форм заболевания и профиля устойчивости микобактерий туберкулеза, а также соблюдение протоколов лечения и сроков пребывания в стационаре; в отношении медицинских работников – составление и регулярные пересмотры планов инфекционного контроля в конкретной организации, маркировку опасных зон в стационаре, мониторинг и оценку мероприятий инфекционного контроля в организации с целью контроля выполнения индикаторов программы инфекционного контроля.
Меры инженерного контроля в отношении медицинских работников направлены на выделение безопасной «чистой» зоны для размещения персонала и соблюдение условий биобезопасности в бактериологической лаборатории (соблюдение поточности материала и эксплуатация боксов биологической защиты). С целью снижения вероятности перекрестного заражения туберкулезом в отношении пациентов должна быть применена герметизация дверей палат и ограничение доступа в лечебные отделения. К мероприятиям, направленным на обе указанные целевые группы, относится установка и эксплуатация инженерных средств – ультрафиолетовых облучателей постоянного действия и приточно-вытяжной вентиляции.
Меры индивидуальной защиты органов дыхания работников противотуберкулезных организаций должны включать применение индивидуальных респираторов при регулярном проведении фит-теста, а также соблюдение условий безопасности при работе с пациентами и инфекционным материалом. Пациенты должны быть обеспечены одноразовыми хирургическими масками и обучены «этикету кашля».
С целью создания безопасных условий труда в ГУ «РНПЦ пульмонологии и фтизиатрии» был проведен ряд мероприятий по инженерному контролю. В отделении лекарственно-устойчивого туберкулеза с использованием герметичных перегородок выделена зона для пациентов с бактериовыделением. Отделения и лаборатория оснащены дверьми с электромагнитным замком с целью ограничения доступа посторонних лиц. Ряд отделений и помещений оснащены ультрафиолетовыми бактерицидными облучателями с экранированной лампой, позволяющими осуществлять облучение верхней (необитаемой) зоны помещения при условии круглосуточного пребывания персонала и/или пациентов. Опыт использования данных бактерицидных облучателей показал удобство их использования, возможность применения в зонах с различной эпидопасностью и простоту в обслуживании, что дает возможность рекомендовать их как стандартизованный тип облучателей для противотуберкулезных организаций республики.
В настоящее время в результате разработки Методического руководства «Мероприятия по инфекционному контролю в противотуберкулезных организациях», утвержденного приказом МЗ РБ от 11.12.2009г. №1151, достигнуто внедрение мероприятий инфекционного контроля в республике, однако существует ряд недостатков в работе по обеспечению должного уровня инфекционного контроля в некоторых противотуберкулезных стационарах. Это связано в первую очередь со сложностями в выделении финансирования на капитальные ремонты и обновление материально-технической базы.
Выявлено, что в большинстве противотуберкулезных организаций отсутствуют меры компонента инфекционного контроля «Инженерный контроль», а именно:
- не функционируют или функционируют не в полном объеме системы приточно-вытяжной вентиляции;
- не проведено разделение помещений на «чистую» и «грязную» зоны, что приводит к невозможности организовать правильное движение воздушных масс (из «чистой зоны» в «грязную»);
- во многих организациях не осуществляется своевременный контроль за сроками службы и эффективностью работы ультрафиолетовых бактерицидных ламп.
Эти недостатки обусловлены несоответствием помещений противотуберкулезных организаций здравоохранения к современным требованиям инфекционного контроля.
Проведение мониторинга и оценки мероприятий инфекционного контроля на регулярной основе является важным разделом работы любой противотуберкулезной организации. Это обусловлено необходимостью коррекции существующих планов и оперативного принятия управленческих решений, целью которых служит предупреждение распространения внутрибольничной туберкулезной инфекции, снижение профессиональной заболеваемости медицинских работников и предотвращение перекрестной заболеваемости пациентов. Своевременное внесение изменений в планы инфекционного контроля способствует экономии целевых средств финансирования путем перераспределения материальных ресурсов между приоритетными группами мероприятий.
Оценка проводится по группам показателей. В том числе оцениваются показатели деятельности, направленной на охрану здоровья медицинского персонала. Для количественной оценки эффективности охраны здоровья медицинских работников используются следующие показатели:
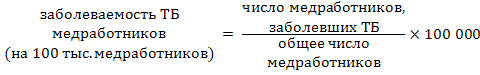
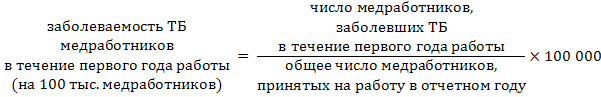
К оценке реализации утвержденных планов инфекционного контроля относится обучение медицинских работников принципам и методикам инфекционного контроля в конкретной организации. Количественно данный показатель оценивается по формуле:
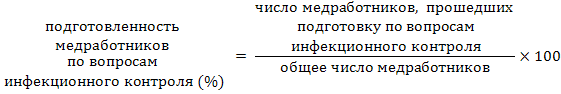
В организации должен быть налажен строгий контроль за использованием медработниками средств индивидуальной защиты органов дыхания. Применение стандартизованных респираторов классов FFP2 и FFP3 с соблюдением всех необходимых мер пользования ими, а также контроль за обеспеченностью персонала респираторами и закупками согласно потребностям организации также может быть оценено количественно:
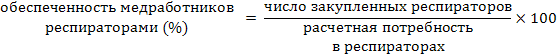
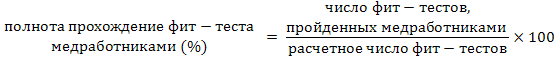
Значения всех приведенных выше показателей должны приближаться к 100%.
Предложенный метод является универсальным в условиях работы противотуберкулезной службы республики и служит для комплексной скриниговой оценки состояния инфекционного контроля в противотуберкулезных учреждениях.
Таким образом, за период 2000-2011 гг. наблюдается снижение заболеваемости туберкулезом медицинских работников со 113 случаев в 2000 г. до 85 случаев в 2011 г., причем удельный вес медицинских работников противотуберкулезных организаций в общей структуре заболеваемости туберкулезом медицинских работников колеблется от 26,4% в 2004 г. до 16,4% в 2011 г. Основная масса медицинских работников, страдающих туберкулезом, выявляется в организациях общелечебной сети.
В противотуберкулезных организациях, где надлежащим образом внедрены планы и налажен инфекционный контроль отсутствуют случаи заболеваемости туберкулезом медицинских работников (Витебская, Могилевская области), или заболеваемость сведена к единичным случаям (г. Минск). противотуберкулезных организациях, где надлежащим образом внедрены планы и налажен инфекционный контроль отсутствуют случаи заболеваемости туберкулезом медицинских работников (Витебская, Могилевская области), или заболеваемость сведена к единичным случаям (г. Минск).
На основании проведенного исследования эффективности мероприятий инфекционного контроля показана важность внедрения в практику мер инфекционного контроля в противотуберкулезных организациях, обеспечивающих охрану здоровья медицинского персонала и пациентов и исключающих перекрестное инфицирование микобактериями туберкулеза.
Предложенный метод качественной и количественной оценки эффективности мероприятий противотуберкулезного инфекционного контроля для медицинских организаций республики при помощи стандартизованных индикаторов является универсальным в условиях работы противотуберкулезной службы республики и служит для комплексной скриниговой оценки состояния инфекционного контроля в противотуберкулезных учреждениях.
страница 1
|